יחידה להמשך טיפול בקופות החולים
הקידמה הרפואית, הסביבתית והטכנולוגית גורמת להארכת תוחלת החיים ולעלייה מתמדת בשיעור האוכלוסייה המבוגרת ברחבי העולם ובארץ בפרט. עפ”י נתוני הלשכה המרכזית לסטטיסטיקה משנת 2012, בעשור החולף חלה עלייה בתוחלת החיים של הישראלים בשלוש שנים בממוצע: נשים: 83.5 , גברים:79.7. עליה בתוחלת החיים גורמת לריבוי מחלות, ירידה תפקודית, נפילות חוזרות, עליה בדמנציה ועוד.
תהליך הזקנה מלווה בשינויים פיזיולוגיים וביולוגיים בגוף האדם. שינויים חברתיים, פסיכולוגיים – אישיותיים ושינויים כלכליים, אשר משפיעים על בריאותו של הזקן ויכולים להחמיר במצב של חולי. לכן, חשוב להעשיר את הידע בנושאי בריאות בזקנה, להעלות את המודעות לשמירה על איכות החיים, זאת על ידי מניעה, שימור ושיקום של תפקודים בסיסיים, שפגיעה בהם משפיעה על איכות החיים של האוכלוסייה המבוגרת.
עליה בתחלואה ועימה עליה בצריכת השירותים מעלה צורך בפיתוח שירותים בקהילה, תוך התייחסות לצרכי האוכלוסייה המזדקנת, מתן טיפול במסגרת הבית כחלופה לאשפוז בבתי חולים כלליים וממושכים.
בחוק נקבע שעל קופות החולים לספק למבוטחיהן סל שירותים מוגדר בהתאם לסל הבריאות, ובכלל זה גם למרותקים לביתם. אחת ממטרות חוק ביטוח בריאות ממלכתי היא שוויוניות במערכת הבריאות הכוללת שיפור השירותים לקבוצות אוכלוסייה חלשות. לכך יש חשיבות מיוחדת לאור העלייה המהירה בעיקר במספר הקשישים המוגבלים שאינם מסוגלים להגיע למתקני הבריאות בקהילה.
יחידות לטיפולי בית בקופות החולים תומכות במרפאות ראשוניות בטיפול בחולים שאינם ניידים ומרותקים לביתם ובכך מאפשרות טיפול בחולים עם מגוון רחב של מחלות ומצבים רפואיים מורכבים וקשים בבית כגון: טיפול בחולים מונשמים, אונקולוגיים, חולי אי ספיקת לב, מתן נוזלים, טיפול ומעקב ובפצעי לחץ, שיקום לחולים מרותקים, שיקום לאחר אשפוז בעקבות אירוע מוחי וכד’. הטיפולים פטורים מהשתתפות החולה ובמימון מלא של הקופה.
בנוסף, חלק מהיחידות מספקות טיפול פליאטיבי המספק מענה לחולים במצבי בריאות קשים/ סופניים המבקשים לסיים את חייהם בביתם. (כדאי לברר בקופה בה מבוטחים אם שרות זה ניתן).
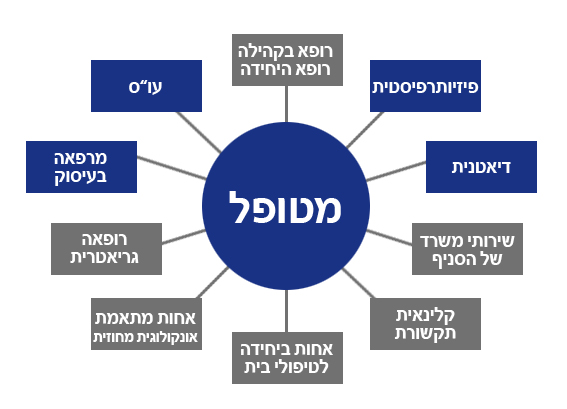
היחידות נמצאות ברחבי הארץ והן כוללות צוות רב מקצועי: רופא, אחות, עובדת סוציאלית, פיזיותרפיסט/ית,
דיאטניות, קלינאיות תקשורת ומרפאות בעיסוק.
אוכלוסיית טיפולי הבית הינה אוכלוסייה ייחודית הדורשת רגישות רבה, סבלנות, ראיה רחבה של צרכים וטיפול בתנאים לא רגילים.
אינטגרציית הנתונים בקרב החולה הזקן (תרבות, מחלות, תוחלת חיים מול איכות חיים, התאמת הבית לצרכי הקשיש, מערכת היחסים בבית הקשיש) דורשת מאיש הצוות לשלב את כל הנתונים לשם ביצוע הערכה.
במטרה:
- לייצב ו/או לשפר את מצבם הבריאותי של החולים
- לאפשר איכות חיים מרבית במצב של חולי
- למנוע הידרדרות וסיבוכים
- להפחית את הצורך באשפוזים חוזרים
טיפול ומעקב אחר החולים נעשים בהתאם לצרכי המטופלים הכוללת פיתוח תוכנית התערבות על פי עקרונות ה- CASE MANAGEMENT
הערכת מצב המטופל מבחינה ביו פסיכו סוציאלית
ממשקי עבודה
ממשקי העבודה של הצוות הרב מקצועי נעשה בקשר ישיר עם המטופל ומשפחתו. המשפחה שותפה בטיפול ולוקחת חלק פעיל בתוכנית הטיפול בחולה. ללא שיתוף פעולה של המשפחה, לא ניתן לשפר את מצב המטופל.
הצוות מתמודד יחד עם המטופל ומשפחתו, מחבק אותם ומלווה אותם לאורך זמן. הצוות למעשה מציע למטופלים ובני משפחותיהם ידידות ותמיכה כנה באחד מהרגעים הקשים בחייהם.
כיצד מפנים ליחידה לטיפולי בית
- הפניה לצוות היחידה מרופא משפחה
- הפניה מצוות הבקרה והקשר בבית החולים באמצעות העברת מכתב שחרור מביה”ח
- כשהגורם היוזם הינו עו”ס מהרווחה או דרישה של המשפחה, ההפניה תינתן באמצעות רופא משפחה ליחידה לטיפולי בית
החלטה על קבלת חולה חדש ליחידה
לאחר שהגיעה הפניה לצוות היחידה, רופא ו/או אחות ו/או עובדת סוציאלית הולכים לביקור בבית המטופל.
ההחלטה על קבלת חולה חדש ליחידה מתקבלת לאחר ביקור בית ראשון שמטרתו להעריך את התאמת החולה לטיפול במסגרת היחידה לטיפולי בית, הערכת הצרכים הרפואיים והסיעודיים של החולה. בביקור זה קובעים תוכנית טיפול ומעורבות שאר הצוות הרב מקצועי.
בהחלט יתכן מצב בו לאחר ביקור הבית, צוות היחידה יחליט שהמטופל אינו מתאים להיות ביחידה כיוון שליחידה אין מה לתרום למטופל במסגרתה.
תפקידי הצוות הרב מקצועי ביחידה לטיפולי בית
אחות: מעקב תפקודי סיעודי קבוע אחרי מצב החולה, בהתאם לשינויים במצב החולה, שינויים בטיפול בהתאם למדיניות קופת החולים אליה החולה שייך.
מעקב אחר:
- פצעי לחץ – הדרכה לשינויי תנוחה ומניעת פצעי לחץ, טיפול בפצעי לחץ
- סוכרת – בדיקת כף רגל (תחושה, זרימת דם), אופן לקיחת טיפול תרופתי, הדרכה להזרקת אינסולין ועוד.
- מסוכנות לנפילות ובטיחות בבית – האם נפל בשנה האחרונה, הסרת מפגעים שיכולים לגרום לנפילה בבית כמו הסרת שטיחים, התקנת מאחזים במקלחת, הכוונה לגורם מטפל אחר כמו מרפאה בעיסוק להתאמת הבית.
- משקל/גובה – איתור מצב של תת תזונה
- תרופות – זמני לקיחה, האם לוקח/לא לוקח את התרופות, תופעות לוואי, האם אין מצב של ריבוי תרופות?
- הערכה תפקודית – האם קיימת החמרה במצב התפקודי של הקשיש, מה לעשות במצב כזה?
ועוד.
רופא: מעקב רפואי קבוע אחרי מצב החולה, שינויים בטיפול בהתאם לשינויים במצב החולה.
עובדת סוציאלית: מספקת תמיכה נפשית לקשיש ובני משפחתו בעקבות ההשלכות הנפשיות מהחולי הפיזי (ממחלה לעומת חולי נפשי שקשור לאבחנה בסיסית) ומסייעת במידע למיצוי זכויות בקהילה (ביטוח לאומי, קרן ניצולי השואה ועוד).
פיזיותרפיסט: פיזיותרפיה שיקומית או תרגולי הפעלה כללית לחולה המרותק למניעת הידרדרות במצבו התפקודי. הדרכה לשימוש במכשירי עזר שונים כמו אופן שימוש במנוף, בהליכון. מעברים בין כיסא גלגלים למיטה ולהיפך, המלצה על מכשירי עזר אחרים.
דיאטנית: הערכה והתאמת תזונה לחולה בהתאם לבעיות /מחלות כרוניות מהן הוא סובל.
מרפאה בעיסוק: מספק לחולה כלים ומיומנויות להתמודדות עם דרישות היום יום, שמירה על איכות חיים.
- תרגול והכוונה לשיפור התפקוד הבסיסי במסגרת הבית ועצמאות כמו: בישול, לבישת מכנסיים והמלצה על שימוש באביזרי עזר שונים,
- תרגול קוגניטיבי לשיפור הזיכרון,
-
המלצות לשינויי דיור – התאמת הבית לצרכים החדשים של החולה כמו: המלצה על הרחבת מפתח הדלת לשירותים, התקנת מאחזים בצורה נכונה במקלחת /בשירותים, התאמת מעלונים ואביזרי עזר.
- הערכת גורמי סיכון אנושיים וסביבתיים
- בטיחות
- מניעת נפילות בסביבה הביתית
קלינאית תקשורת: אבחון בליעה במצבים לאחר אירוע מוחי, מתן תרגילים לשיפור הבליעה (יש מצבים בהם יש בעיות בליעה ודיאטנית תיכנס לביקור בית להערכה והמלצות תזונתיות רק לאחר הערכה של קלינאית תקשורת כדי למנוע אספירציה, הקדמת קנה לוושט שיכול לגרום לחנק).
טיפול בחולים מונשמים
קופות החולים מספקות מכשור תומך נשימה הכולל מכשור לחולים הזקוקים להנשמה מלאה כמו מכונת הנשמה, מכשיר סקשיין לשאיבת הפרשות, ציוד מתכלה ועוד.
טיפול שיקומי
טיפול שיקומי כולל בעיקר פיזיותרפיה אך בעת הצורך ניתן לקבל גם שיקום בדיבור ע”י קלינאית תקשורת, ריפוי בעיסוק. את הצורך בשיקום קובע הצוות המתמחה בהתאם לבעיות הרפואיות וצורכי המשתקם ובהתאם למשאבים הקיימים באזור מגורי המטופל המשתקם.
סוגי שיקום הניתנים במסגרת הבית:
- שיקום נוירולוגי – לאחר אירוע מוחי, פגיעות ראש, מחלות שרירים כולל מחלות נוירולוגיות
- שיקום אורטופדי – לאחר שברים כמו שבר בירך, חבלות בגפיים, קטיעות גפיים, ניתוחי גב, החלפות מפרקים כמו החלפת מפרק הירך, החלפת מפרק הברך
- שיקום כללי – בעקבות ירידה תפקודית
- שיקום נשימתי – לחולים מונשמים
ביקור רופא לילי, בשבתות ובחגים
לכל קופה יש התקשרות עם מיקור חוץ המספק שירות של ביקור רופא הביתה. השרות כולל השתתפות עצמית, בכל קופה גובה ההשתתפות עצמית שונה, נא לברר בקופה אליה בה אתה מבוטח.
למטופלים השייכים ליחידה לטיפולי בית השרות ניתן בחינם, ללא השתתפות עצמית
דרכי התקשרות לשרות ביקור ברופא:
בקופת חולים כללית: 2700*
במכבי שירותי בריאות: חברת נטלי טל: 5003 * או דרך מכבי ללא הפסקה 3555 *
קופת החולים מאוחדת: חברת ביקור רופא טל: 6101 * או 1-700-705-101
קופת החולים לאומית: חברת ביקור רופאטל: 5101 *
מקורות:
- אתר לשכה מרכזית לסטטיסטיקה http://www.cbs.gov.il/reader/cw_usr_view_SHTML?ID=580
- משרד הבריאות w.w.w.helth.gov.il
- קופת החולים כללית http://www.clalit.co.il
- מכבי שירותי בריאות http://www.maccabi4u.co.il
- קופת החולים מאוחדת https://www.meuhedet.co.il
- קופת החולים לאומית http://www.leumit.co.il

1 ping